פריצת
דרך: מרפא לבצקת המקולה בסוכרת
ללא זריקות חוזרות לתוך העין.
במחקרינו בשנים האחרונות, שפורסמו בעיתונות הרפואית הבינלאומית, גילינו את המנגנון העיקרי להיווצרות הבצקת במרכז הרשתית בסוכרת, שלא ניתנה עד כה לריפוי. על סמך ממצאים אלו ניתן סוף-סוף לטפל ולהשיג מרפא ארוך טווח לבצקת הרשתית בסוכרת.
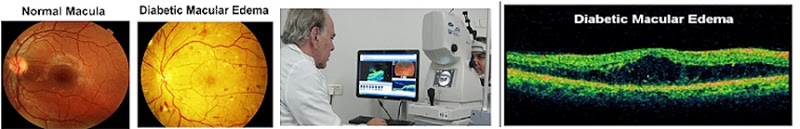
הצטברות נוזלים ("בצקת") במרכז הראיה ("מקולה") ברשתית, או "בצקת המקולה", הינה הסיבה העיקרית להחמרה משמעותית בראייה בחולי סוכרת, והיא גם הגורם העיקרי לאיבוד ראייה בגיל העבודה בעולם. הבצקת נגרמת מדלף של כלי דם פגועים במקולה. כאשר הבצקת מקומית ומוגבלת ונגרמת מכלי דם קטנטנים ("מיקרואנוריזמות") ניתן לטפל בה בטיפול בלייזר לנקודות הדלף. אולם הבצקת השכיחה והחמורה היא "בצקת נרחבת" [ DIFFUSE MACULAR EDEMA ] שמופיעה עקב דלף נרחב מכלי דם גדולים יותר במקולה.
הצטברות נוזלים ("בצקת") במרכז הראיה ("מקולה") ברשתית, או "בצקת המקולה", הינה הסיבה העיקרית להחמרה משמעותית בראייה בחולי סוכרת, והיא גם הגורם העיקרי לאיבוד ראייה בגיל העבודה בעולם. הבצקת נגרמת מדלף של כלי דם פגועים במקולה. כאשר הבצקת מקומית ומוגבלת ונגרמת מכלי דם קטנטנים ("מיקרואנוריזמות") ניתן לטפל בה בטיפול בלייזר לנקודות הדלף. אולם הבצקת השכיחה והחמורה היא "בצקת נרחבת" [ DIFFUSE MACULAR EDEMA ] שמופיעה עקב דלף נרחב מכלי דם גדולים יותר במקולה.
עד
לאחרונה לא היתה ידועה הסיבה לדלף נרחב זה, ולכן גם הטיפולים השונים לייבוש הבצקת
לא היו יעילים. טיפולים אלו כללו:
א) טיפול בלייזר על-פני שטח נרחב במקולה ("גריד-לייזר"). אולם טיפול זה היה יעיל בכ-15-20% מהמקרים, אך עם החמרה באחוז דומה בעיניים אחרות עקב הטיפול;
ב) הזרקה חוזרת ונשנית של תרופות שונות לתוך העין, כגון אבסטין ועוד, בד"כ כל מספר שבועות. אולם מכיון והשפעתן של תרופות אלו היא זמנית יש צורך להזריק שוב ושוב לאורך שנים, על כל הסיכונים הכרוכים בכך. ועוד, בד"כ השיפור הקצר לאחר כל זריקה הוא אף חלקי בלבד ועדיין נותרת בצקת לאחר הזריקה. בנוסף – טיפולים אלו יקרים, ותרופות חדשות בד"כ הן יקרות יותר, אך גם השפעתן נותרה לרוב זמנית וחלקית.
ג) ניתוח להסרת הזגוגית הסמוכה לרשתית, הנקרא "ויטרקטומי". ניתוח זה נמצא בד"כ מוצלח ויעיל לאורך שנים בייבוש הבצקת במקולה. אולם מכיון שבד"כ בוצע הניתוח מאוחר מידי ורק לאחר שנוסו כל הטיפולים האחרים (זריקות ולייזר) במשך תקופה ארוכה – הנזק לתאי הראייה ברשתית היה כבר בלתי הפיך והראיה נותרה ירודה או עם שיפור חלקי בלבד, למרות שהמקולה התייבשה. המצב היחיד בו בוצע הניתוח בשלב מוקדם ונמצא לכן יעיל היה כאשר אובחנה משיכה מכנית של מרכז המקולה ע"י ממברנות (הצטלקויות עדינות) ב"זגוגית", רקמה הנמצאת בסמוך לרשתית. המשיכה המרכזית במקולה גורמת לנזק נרחב בכלי הדם במקולה, ודליפתם כאמור גורמת לבצקת הנרחבת.
א) טיפול בלייזר על-פני שטח נרחב במקולה ("גריד-לייזר"). אולם טיפול זה היה יעיל בכ-15-20% מהמקרים, אך עם החמרה באחוז דומה בעיניים אחרות עקב הטיפול;
ב) הזרקה חוזרת ונשנית של תרופות שונות לתוך העין, כגון אבסטין ועוד, בד"כ כל מספר שבועות. אולם מכיון והשפעתן של תרופות אלו היא זמנית יש צורך להזריק שוב ושוב לאורך שנים, על כל הסיכונים הכרוכים בכך. ועוד, בד"כ השיפור הקצר לאחר כל זריקה הוא אף חלקי בלבד ועדיין נותרת בצקת לאחר הזריקה. בנוסף – טיפולים אלו יקרים, ותרופות חדשות בד"כ הן יקרות יותר, אך גם השפעתן נותרה לרוב זמנית וחלקית.
ג) ניתוח להסרת הזגוגית הסמוכה לרשתית, הנקרא "ויטרקטומי". ניתוח זה נמצא בד"כ מוצלח ויעיל לאורך שנים בייבוש הבצקת במקולה. אולם מכיון שבד"כ בוצע הניתוח מאוחר מידי ורק לאחר שנוסו כל הטיפולים האחרים (זריקות ולייזר) במשך תקופה ארוכה – הנזק לתאי הראייה ברשתית היה כבר בלתי הפיך והראיה נותרה ירודה או עם שיפור חלקי בלבד, למרות שהמקולה התייבשה. המצב היחיד בו בוצע הניתוח בשלב מוקדם ונמצא לכן יעיל היה כאשר אובחנה משיכה מכנית של מרכז המקולה ע"י ממברנות (הצטלקויות עדינות) ב"זגוגית", רקמה הנמצאת בסמוך לרשתית. המשיכה המרכזית במקולה גורמת לנזק נרחב בכלי הדם במקולה, ודליפתם כאמור גורמת לבצקת הנרחבת.
את תוצאות מחקרינו פורצי-הדרך, שפורסמו בעיתונות המקצועית העולמית מאז שנת 2009, סיכמתי לאחרונה (2014) בג'ורנל המקצועי האמריקאי רב-היוקרה IOVS (מראה-מקום בסוף הכתבה). לאחרונה הסברתי בהרחבה את ממצאינו אלו גם בכנס-הדרכה בינלאומי שנערך ביוון (יוני 2015; ה"לינק" נרשם בסוף הכתבה). במחקרינו השתמשנו במכשור הדמיה (OCT) שונה לחלוטין ממכשירי ה-OCT המקובלים, ובגישת בדיקה שונה. מכשור וגישה זו מאפשרים קבלת תמונות וסרט-וידאו בתלת-מימד של כל מרחב השדה הנבדק. כך גילינו לראשונה שהבצקת-הנרחבת במקולה נגרמת בעיקר מסיבה מכנית - משיכת המקולה או עצב הראיה ע"י ממברנות הזגוגית, כשמוקד המשיכה נמצא במקומות שמחוץ למרכז המקולה (""EXTRAFOVEAL TRACTION). ברוב מכשירי ה-OCT לא ניתן לאבחן משיכות אלו ואת הקשר שלהן לבצקת-הנרחבת. מצאנו ששכיחות משיכת ממברנות ע"י הזגוגית היא בכ-75% ממקרי הבצקת-הנרחבת!
על סמך ממצאינו, לפנינו הפרוטוקול המוצע למרפא ארוך-טווח בבצקת-הנרחבת
במקולה של חולי סוכרת, כפי שפרסמנו בג'ורנאל IOVS:
1. אם מאובחנת משיכה בכל אזור שהוא במקולה או בעצב הראיה ע"י ממברנות
בזגוגית, והוכח הקשר של המשיכה לבצקת במרכז המקולה, יש לשקול להסירן בניתוח
ויטרקטומי כדי לייבש את המקולה; הניתוח מבוצע לרוב בהרדמה חלקית או מקומית, ויעילותו
בד"כ גבוהה לאורך שנים.
עם זאת, למרות שאובחנה משיכה ע"י ממברנות,
קיימים מקרים רבים בהן הראיה טובה-יחסית והבצקת אינה חמורה; במקרים אלו ניתן
לעיתים-קרובות לבצע מעקב בלבד וללא כל התערבות. במקרים שקיימות משיכות אלו,
הרי שטיפולים בזריקות או בלייזר יכולים אף להחמיר את המשיכה ואת הבצקת, ולכן יש בד"כ
להימנע מהם.
2. במקרי בצקת-נרחבת, לאחר שהבהרנו חד-משמעית בגישה החדשנית כי אין משיכות
ע"י ממברנות זגוגית (כ-25% מהמקרים) – מבצעים טיפול נרחב בלייזר," גריד–לייזר".
טיפול זה נמצא יעיל במקרים אלו לייבוש ארוך-טווח של המקולה.
3. ככלל, וכפי שפרסמנו (ב-IOVS), אין אינדיקציה רפואית להזרקה לעין של תרופות
שונות המוצעות כיום לטיפול בבצקת המקולה בסוכרת.
Ref. 1: A. Ophir. Full-Field 3-D Optical Coherence Tomography Imaging
and Treatment Decision in Diffuse Diabetic Macular Edema. Investigative
Ophthalmology & Visual Sciences 2014;55:3052.